PROBIOTYKI W WALCE Z ATOPOWYM ZAPALENIEM SKÓRY DZIECKA

Udowodniono, że odpowiednia kolonizacja bakteryjna jelit dziecka jest ważna nie tylko dla rozwoju układu pokarmowego, ale także odpornościowego. Badania pokazują, że bakterie matki mogą być przenoszone na dziecko na wiele różnych sposobów. Dostarczają m.in. pierwszych informacji, w jaki sposób mikrobiom wpływa na jego pozytywny rozwój.
Udowodniono, że odpowiednia kolonizacja bakteryjna jelit dziecka jest ważna nie tylko dla rozwoju układu pokarmowego, ale także odpornościowego. Badania pokazują, że bakterie matki mogą być przenoszone na dziecko na wiele różnych sposobów. Dostarczają m.in. pierwszych informacji, w jaki sposób mikrobiom wpływa na jego pozytywny rozwój.

Znaczenie naturalnego porodu
Skład flory bakteryjnej matki ma kluczowe znaczenie w trakcie i po porodzie, ponieważ jest przenoszony na dziecko. Przy naturalnym porodzie dziecko przechodzi przez kanał rodny i tym samym ma kontakt z florą bakteryjną matki (szczególnie z bakteriami kwasu mlekowego). To ona następnie kolonizuje jelita dziecka. Z kolei w mikrobiomie poporodowym dzieci po cięciu cesarskim jest mniej pożytecznych bakterii, a więcej potencjalnie chorobotwórczych drobnoustrojów zaszczepionych ze środowiska szpitalnego. Populacja ochronnych pałeczek kwasu mlekowego i Bifidobakterii w jelicie jest odpowiednio mniejsza u dzieci po cięciu cesarskim. To z kolei czyni je bardziej podatnymi na kolkę niemowlęcą, choroby zakaźne i alergie związane m.in. ze skórą oraz choroby metaboliczne i autoimmunologiczne.
Dla układu odpornościowego Twojego dziecka
Innym dostawcą ważnych bakterii jest mleko matki. Zawiera ono kilkaset rodzajów bakterii, między innymi Bifidobakterie, które w szczególności przyczyniają się do optymalnego rozwoju układu odpornościowego dziecka. Ponadto kontakt ze skórą piersi matki stanowi dodatkowe zewnętrzne źródło bakterii, wspierających różnorodność mikrobiomu jelit dziecka. U tych karmionych mlekiem modyfikowanym tylko 50% niemowląt ma Bifidobakterie. Jeśli do mleka zastępczego dodamy prebiotyki i probiotyki udział Bifidobakterii wzrośnie i zapewni optymalny rozwój zdrowej mikroflory jelitowej dziecka. Zrównoważony mikrobiom jelitowy zarówno podczas ciąży, jak i w pierwszych miesiącach życia ma kluczowe znaczenie dla optymalnego dojrzewania układu odpornościowego, a także dla zdrowej skóry dziecka.
Mikrobiom matki a mikrobiom dziecka
Niezrównoważony mikrobiom matki uszkodzony przez stres czy antybiotyki, który objawia się na przykład alergiami, nietolerancjami lub chorobami autoimmunologicznymi może być przenoszony na noworodka. Brak równowagi mikrobiomu jest związany z brakiem równowagi określonych komórek układu odpornościowego i limfocytów T. Dlatego ważne jest, aby każda przyszła matka zadbała o zdrowie swojego mikrobiomu, aby jak najlepiej wspierać kolonizację bakterii u dziecka. Ważną rolę odgrywają tu probiotyki. Ich pozytywny wpływ na regulację mikrobiomu i zaburzony układ odpornościowy jest wyraźnie udokumentowany.
Skuteczność OMNi-BiOTiC® Panda potwierdzona w badaniach
Przeprowadzono duże badanie kliniczne, w którym przyszłe matki, a później ich dzieci, otrzymywały raz dziennie specjalnie opracowany wielogatunkowy probiotyk OMNi-BiOTiC® Panda. Już po trzech miesiącach, u 80% dzieci narażonych na atopię i alergię, układ odpornościowy został zrównoważony. Po ukończeniu drugiego roku życia dzieci wykazano, że efekt ten może się utrzymywać na stałym poziomie w porównaniu z grupą placebo (Niers 2009). Zgodnie z aktualnymi analizami (Panduru 2015) zaleca się podawanie specjalnie skojarzonych probiotyków. Dla mam – w ostatnich dwóch miesiącach ciąży, a dla dzieci przez cały pierwszy rok życia. W innym badaniu (Kim 2015) analizowano metabolity bakteryjne (=produkty przemiany materii) dzięki analizie próbek kału trzymiesięcznych dzieci. Wykazano w nich zmniejszenie zachorowań na alergię dzięki przyjmowaniu probiotyków. Wyniki te podkreślają znaczenie zrównoważonego mikrobiomu jelitowego zarówno w czasie ciąży, jak i w pierwszych miesiącach życia dziecka.
Mikrobiom dziecka a atopowe zapalenie skóry
Również przy atopowym zapaleniu skóry probiotyki mogą od samego początku pomóc wzmocnić układ odpornościowy najmłodszych. Sucha, łuszcząca się, czerwona i swędząca skóra malucha to musi być rozdzierający widok dla rodziców, którzy chcieliby ulżyć dziecku. Atopowe zapalenie skóry zwykle zaczyna się w niemowlęctwie lub dzieciństwie. Jest to choroba przewlekła, której medycyna jeszcze nie potrafi wyleczyć. Jednak u mniej więcej co trzeciego dziecka objawy ustępują z biegiem lat i ostatecznie znikają całkowicie. Z drugiej strony wiele z nich z czasem rozwija inne choroby alergiczne, takie jak alergia na pyłki lub astma. Atopowe zapalenie skóry często nie jest diagnozowane podczas pierwszej wizyty u lekarza. Jednoznaczną diagnozę można postawić tylko wtedy, gdy objawy występują epizodycznie i nawracają. Dostępne opcje terapii obejmują kremy, tabletki i jeśli to konieczne również dietę. Dobre rezultaty można również osiągnąć stosując preparaty probiotyczne.
Probiotyki w walce z atopowym zapaleniem skóry
Udowodniono, że podawanie probiotyków może zmniejszyć zaostrzenia atopowego zapalenia skóry nawet o 80%. Pokazują to liczne badania. Chociaż choroby nie można (jeszcze) wyleczyć, dzięki zrównoważonej florze jelitowej można ją w miarę możliwości utrzymać w postaci bezobjawowej. Ponadto wskazane jest unikanie stresu i usuwanie z jadłospisu niektórych pokarmów, np. białej mąki, ostrych przypraw oraz produktów mlecznych i sojowych, które są często źle tolerowane przez osoby z atopowym zapaleniem skóry. Już w ciąży przyszłe matki, które same cierpią na alergie, astmę lub problemy ze skórą, mogą chronić swoje dziecko poprzez przyjmowanie probiotyków specjalnie dostosowanych do kobiet w ciąży. Ponadto zaleca się podawanie tych samych probiotyków przez cały pierwszy rok życia również dziecku. W ten sposób możesz przyczynić się do optymalnego składu jego mikrobiomu, a w konsekwencji do stabilnego układu odpornościowego dziecka.
Pozostałe artykuły
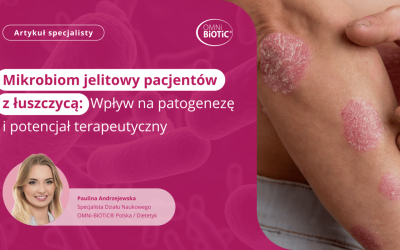
MIKROBIOM JELITOWY PACJENTÓW Z ŁUSZCZYCĄ: WPŁYW NA PATOGENEZĘ I POTENCJAŁ TERAPEUTYCZNY
Łuszczyca stanowi dość powszechną i przewlekłą chorobę zapalną skóry oraz stawów, która dotyczy około 2-4% ogólnej populacji (1). Przez wiele lat błędnie kojarzona jedynie z nadmierną proliferacją keratynocytów oraz charakterystyczną łuską na zmienionej chorobowo skórze. Obecnie za jej istotę uważa się zaburzenie układu odpornościowego (2), na który wpływ ma m.in. mikroflora jelitowa.
BŁONNIK NA CO DZIEŃ: KLUCZOWY SKŁADNIK DLA ZDROWIA JELIT I ZRÓWNOWAŻONEJ MIKROBIOTY
O błonniku napisano i powiedziano już sporo. Wydaje się, że tak dużo o nim wiemy, a jednak to nadal bardzo problematyczny składnik współczesnej diety. Błędnie kojarzony wyłącznie z mało atrakcyjnymi i monotonnymi otrębami w każdym posiłku, stał się dla wielu żywieniową zmorą (zupełnie niesłusznie). Dziś spróbujemy nieco odczarować jego urok i odkryć jego wielki potencjał na nowo.
CERTYFIKOWANE PREBIOTYKI LOW FODMAP i ich rola w dietoterapii schorzeń gastrologicznych
Błonnik, czyli niestrawne i niewchłaniane węglowodany, to składnik żywności, wokół którego narosło wiele mitów. Z jednej strony jest powszechnie uznawany za niezbędny element zbilansowanej diety, z drugiej – często bywa ograniczany (nie zawsze zasadnie) w przebiegu wielu chorób przewodu pokarmowego. Jak zatem pogodzić te sprzeczności i skutecznie wspierać pacjentów gastrologicznych? Wraz z rozwojem nauki, metod badawczych a także rosnącemu zainteresowaniu naukowców na całym świecie, wiedza na temat błonnika – jego rodzajów i właściwości – jest dziś już znacznie większa. Co umożliwia jego bardziej precyzyjne dopasowanie do specyficznych potrzeb przewodu pokarmowego. Szczególnym wyzwaniem są chorzy z SIBO i IBS, w przypadku których niektóre rodzaje błonnika mogą nasilać objawy gastryczne, podczas gdy inne będą wspomagać ich terapię, a nawet łagodzić codzienne dolegliwości.